Ce este parodontoza?
Parodontoza sau paradontoza sunt termeni populari obișnuiți pentru parodontita marginală, cunoscută și sub denumirea de boală parodontală. Parodontoza este una dintre cele mai grave afecțiuni stomatologice, care evoluează rapid din stadiul incipient al gingivitei spre forme agresive ale bolii, ce pot determina slăbirea și pierderea dinților.
Parodontoza reprezintă un set de afecțiuni inflamatorii parodontale care deteriorează parodonțiul – aparatul de susținere a dintelui în osul maxilar, format din: osul alveolar (înconjoară dintele), ligamentele parodontale (fixează rădăcina de osul alveolar și de țesutul gingival), gingia și cementul radicular (țesutul ce acoperă rădăcina dintelui).
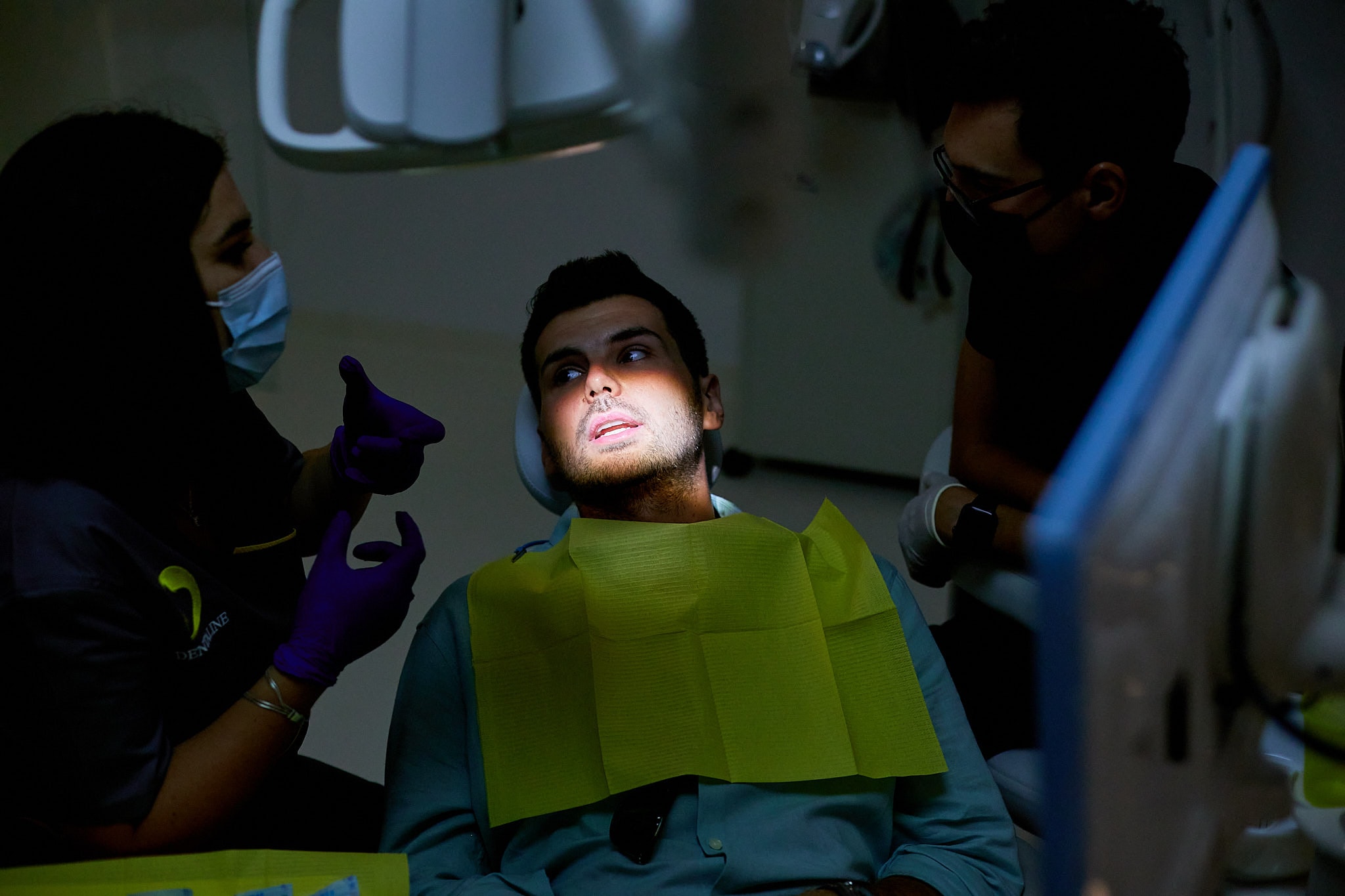
Care sunt cauzele
parodontozei?
Parodontoza este cauzată de acumularea bacteriilor patogene din placa bacteriană și depozitele mineralizate de tartru de pe suprafețele dentare, gingivale și subgingivale. Motivul rezultă din igiena orală deficitară și lipsa detartrajului periodic, care duc la inflamări, sângerări și retracții gingivale, cu riscul apariției pungilor parodontale.
Alte cauze principale asociate parodontozei sunt: factorii genetici, stresul, obiceiurile vicioase (fumat), alimentația precară, perturbările hormonale, tratamentele medicamentoase și bolile sistemice (lupus, leucemie, artrită reumatoidă, anemie, tiroidită Hashimoto, scleroză multiplă, diabet zaharat, psoriazis, vitiligo, boală celiacă etc.).
Parodontoza
diagnosticare și soluții de tratament
Parodontoza este diagnosticată doar de către medicul stomatolog. Problemele parodontale debutează cu o simplă gingivită (sângerarea și inflamarea gingiilor) evoluând la o parodontită severă, în lipsa tratamentului. Deși frecventă în rândul adulților, parodontoza poate apărea și în cazul copiilor și al tinerilor, pe fondul predispoziției genetice.
Soluțiile de tratament pentru parodontoză diferă pentru fiecare stadiu al bolii. Formele incipiente sunt tratate cu metode mai puțin invazive ca detartrajul (înlătură tartrul și placa bacteriană), netezirea radiculară (curăță exteriorul rădăcinilor de placă) și folosirea de substanțe antibacteriene și antibiotice. Formele avansate necesită tratament chirurgical prin chiuretaje subgingivale și adiție de biomateriale (regenerare de țesuturi, grefe de os și țesut moale).

Simptome
parodontoză
Problemele parodontale debutează cu un set de simptome parodontoză, care trădează în primul rând aspectul gingiilor sănătoase – din ferme și de culoare roz pal, în manifestarea următoarelor semne:
- sângerarea gingivală, la periaj sau la folosirea aței dentare;
- inflamarea gingiilor, cu sau fără dureri ușoare;
- gingii tumefiate (umflate) și moi la palpare;
- gingii de culoare roșie aprinsă sau întunecată;
- gingii care sângerează ușor;
- retragerea gingiilor de pe suprafața dinților (retracții gingivale);
- expunerea rădăcinii dinților;
- schimbarea aspectului dinților (par mai lungi);
- apariția unor spații noi între dinți (triunghiuri negre);
- respirație urât mirositoare (halitoză);
- durere în timpul mestecării alimentelor;
- disconfort la alimente foarte reci sau foarte calde;
- migrația dinților (deplasarea din locul obișnuit în mușcătură);
- mobilitate dentară (dinții se mișcă în plan orizontal sau/și vertical);
- secreții purulente între dinți și gingii;
- apariția pungilor parodontale și a infecțiilor.
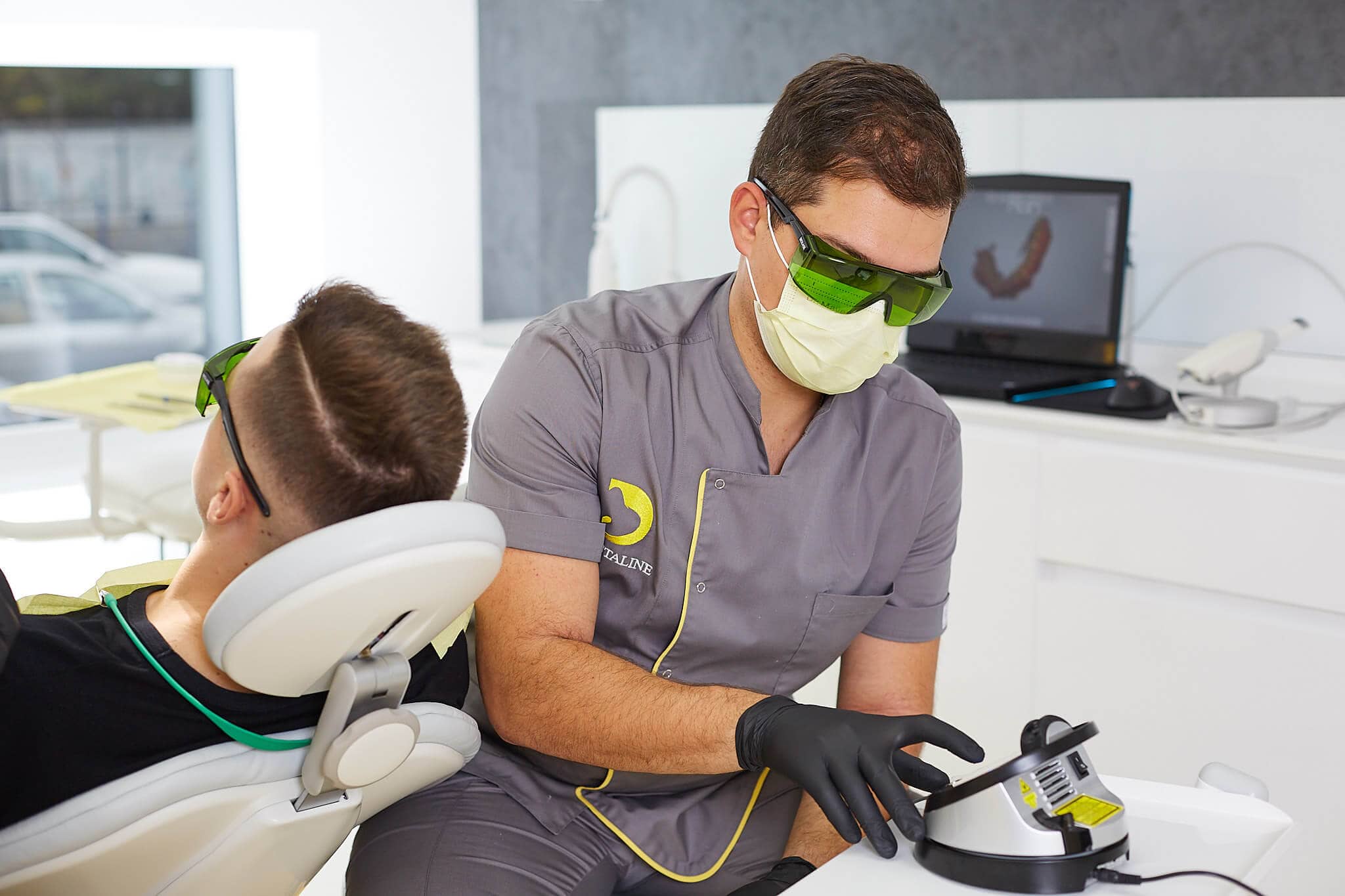
Tehnologii digitale
LASERUL EPIC BIOLASE
Stomatologia digitală modernă oferă pacienților care suferă de boala parodontală un tratament complet nedureros, foarte precis și non invaziv în tratarea și sterilizarea pungilor parodontale.
Tratamentul parodontozei cu laserul Epic Biolase la clinica stomatologică Dentaline București are ca principal beneficiu experiența confortabilă a pacientului pe parcursul procesului de reabilitare. De altfel, acest instrument este atât de precis încât este singura metodă prin care se elimină complet țesuturile bolnave și coloniile bacteriene, precum și depozitele de tartru. Tratarea gingiilor afectate cu laserul încurajează vindecarea naturală a zonelor afectate, scurtând durata de recuperare post-tratament.
Beneficiile tratamentului parodontozei cu laserul stomatologic:
- minim invaziv, fără durere;
- confort în timpul procedurii;
- sângerare minimă;
- acțiune locală, precisă;
- nu necesită incizii locale sau suturi;
- protejarea țesuturilor înconjurătoare;
- durată mai scurtă a tratamentului;
- recuperare rapidă, fără cicatrici;
- mai puține vizite la medicul dentist.
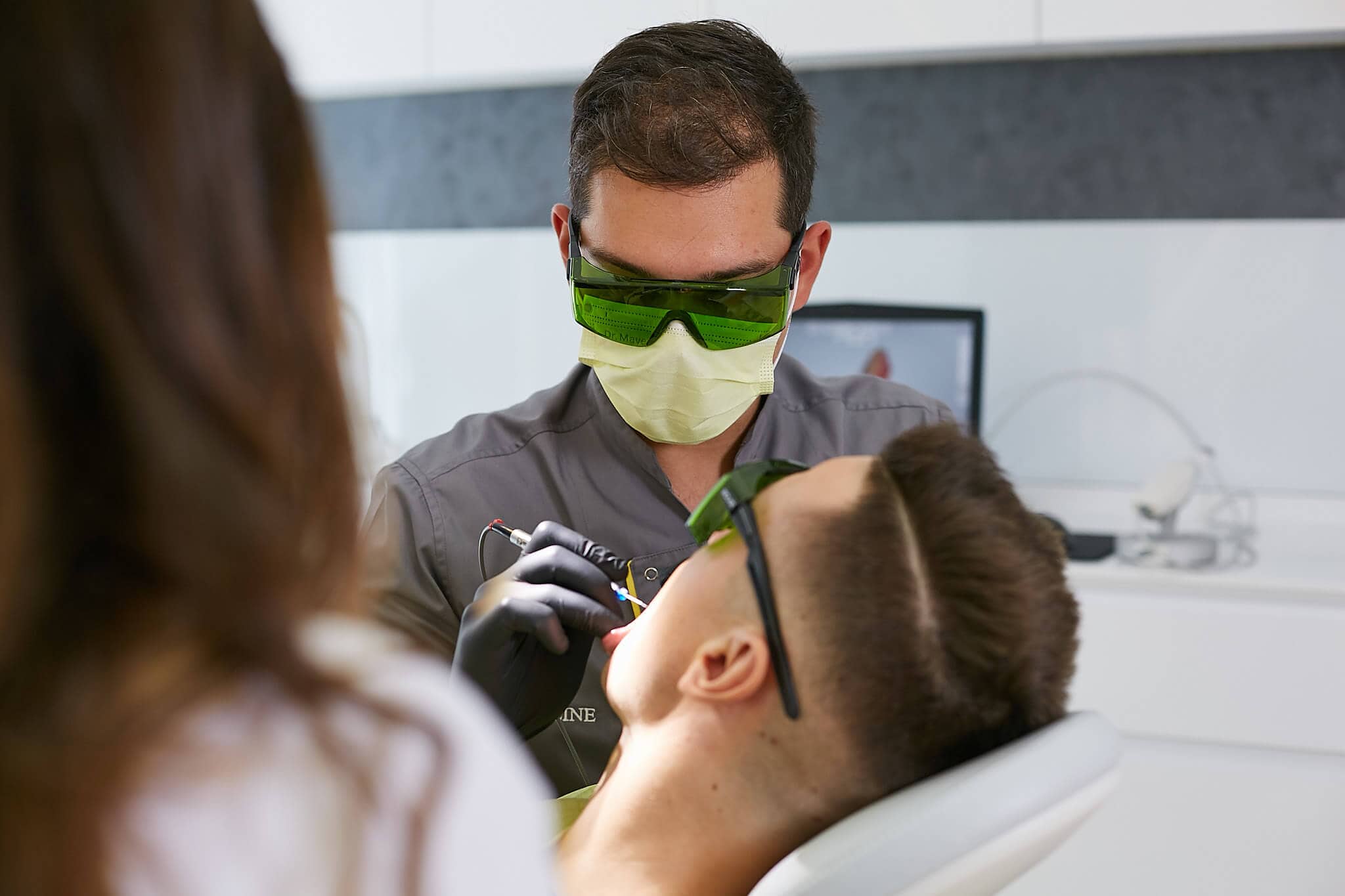
Care sunt complicațiile
Parodontozei
Fără un tratament corespunzător, complicațiile parodontozei duc în primul rând la distrugerea structurilor de susținere a dinților (parodonțiului) și în final la pierderea dinților. Când gingiile sângerează în timpul periajului dentar, bacteriile din cavitatea bucală pot pătrunde în fluxul sangvin și sunt transportate la țesuturile organismului. Astfel, parodontoza crește riscul deteriorării organelor vitale și periclitează viața pacienților cu diferite afecțiuni.
Complicațiile parodontozei includ următoarele riscuri:
- risc de digestie îngreunată și dereglări în absorbția alimentelor, din cauza masticației precare și dureroase;
- risc de endocardită infecțioasă la pacienții cu afecțiuni cardiace (infecție a endocardului, țesutul care căptușește cavitățile inimii);
- risc de complicații în timpul sarcinii: greutate scăzută a nou-născutului și preeclampsie (hipertensiune arterială agravantă pentru mamă și copil);
- riscuri crescute în boala parodontală a pacienților diabetici și a celor cu boli respiratorii;
- afectarea stimei de sine și a gradului de interacțiune socială, din cauza halitozei (respirației neplăcute);
- afectarea aspectului estetic și a funcționalității danturii, din cauza tartrului, retracției gingivale și a deplasării dinților;
- afectarea stării generale de sănătate a pacientului, din cauza abceselor dureroase.
Denumiri pentru
boala parodontală
Boala parodontală e definită în termeni medicali ca parodontopatie marginală sau parodontită, iar în termeni populari ca parodontoză sau paradontoză. Cea mai populară denumire sub care este cunoscută boala parodontală este parodontoza, însă din păcate, sub acest nume, este asociată greșit doar cu bătrânețea.
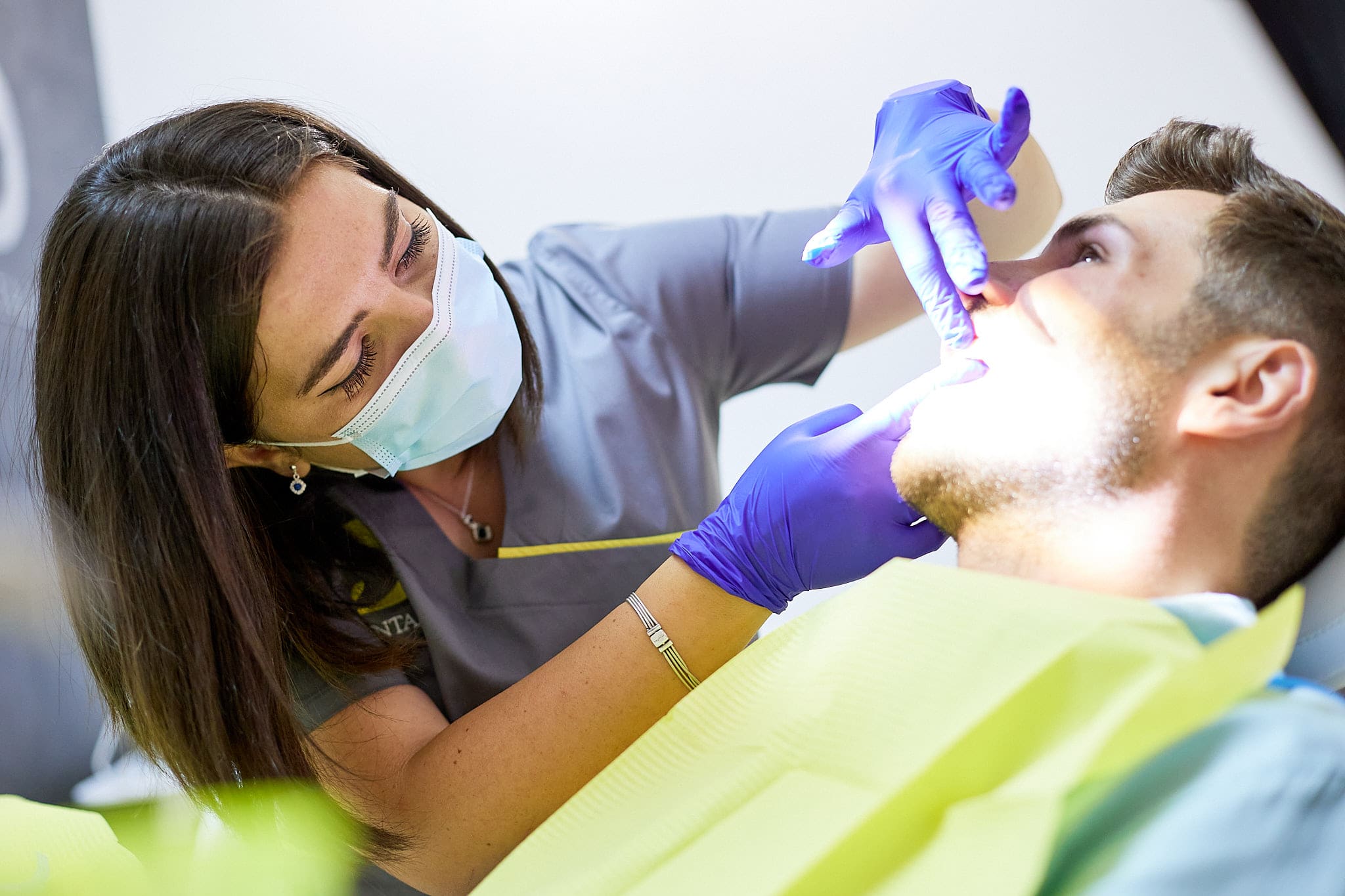
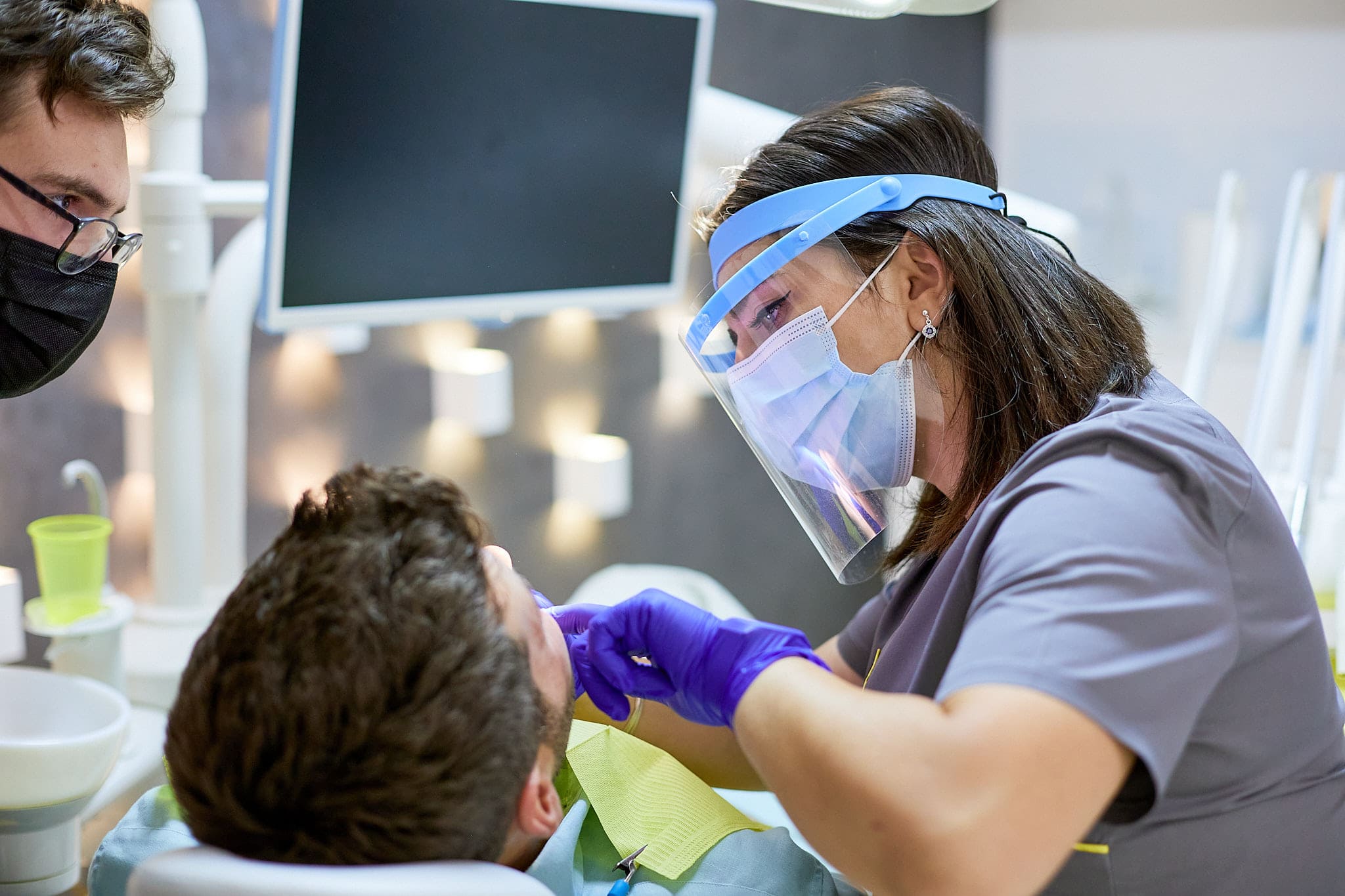
Evoluția
parodontozei
Evoluția parodontozei începe de la bacteriile patogene din placa bacteriană și depunerile mineralizate ale acesteia sub formă de tartru – pe suprafețele dentare, gingivale și subgingivale. Când placa bacteriană și tartrul nu sunt ținute sub control printr-o igienă orală corespunzătoare (periaj corect de 2 ori pe zi) și nu sunt eliminate prin ședințe periodice de igienizare și detartraj dentar profesional (de minim 2 ori pe an), încep să apară primele semne ale bolii parodontale: inflamația și sângerările gingivale.
Inflamarea gingiei și sângerările gingivale la periaj sunt consecințe ale acumulării de tartru, care acționează mecanic asupra gingiilor, de-a lungul și sub linia gingivală. Ele reprezintă primul stadiu al bolii parodontale – gingivita, care netratată la timp duce la retracție gingivală (retragerea gingiei de pe dinte) și la apariția pungilor parodontale (buzunar creat între dinte și gingie, în care se dezvoltă o serie de bacterii anaerobe patogene, care eliberează toxine nocive ce dăunează structurilor dentare, osoase și gingivale).
Când suspectezi sau identifici o astfel de problemă parodontală, contactează-ți de urgență medicul stomatolog. Acesta te va direcționa către medicul parodontolog pentru un consult amănunțit și un tratament individualizat, în funcție de stadiul și de evoluția diagnosticului de parodontoză.
Gingivită
- este primul stadiu de evoluție a bolii parodontale;
- se manifestă prin inflamație la nivelul gingiilor;
- are ca prim simptom sângerarea gingiilor la spălatul pe dinți;
- este însoțită de dureri ușoare sau evoluează ”tăcut”;
- ajunge ignorată de pacienți, de cele mai multe ori;
- determină înroșirea gingiei și o respirație urât mirositoare;
- poate fi stopată și tratată complet, ca afecțiune reversibilă;
- efectele ei pot fi eliminate, cu un tratament corespunzător.
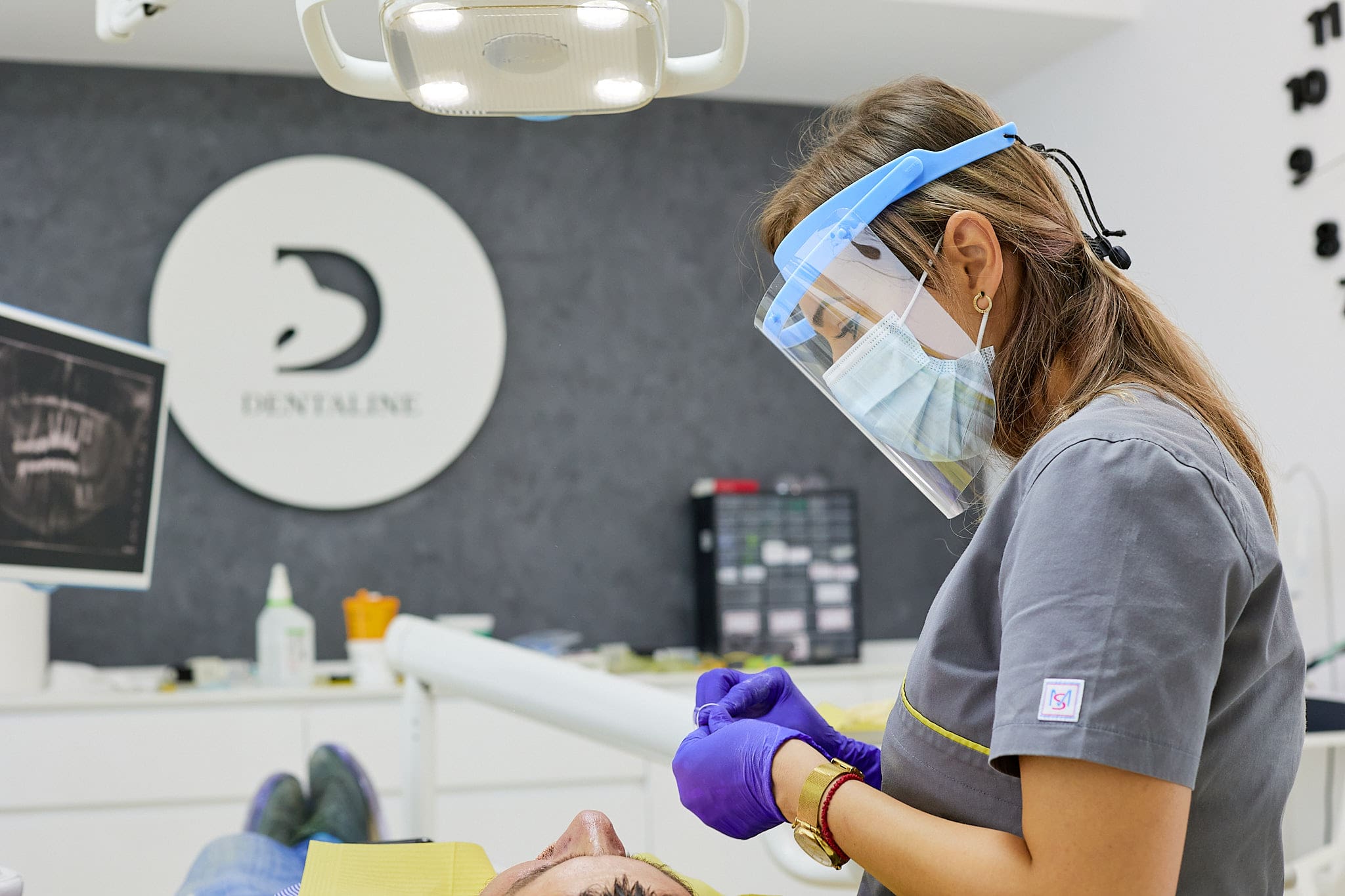
Care sunt principalele cauze ale
gingivitei
Principalele cauze ale gingivitei sunt igiena orală precară, placa bacteriană și tartrul, care favorizează evoluția bolii parodontale. Cauza centrală a gingivitei este excesul de placă bacteriană, rezultat din acumularea de bacterii și resturi alimentare pe suprafețele dentare și interdentare. Aceste bacterii utilizează glucidele din alimente pentru a produce acizi, care duc la iritarea gingiilor și la apariția cariilor, prin lezarea smalțului dentar. Toxinele produse de bacterii cauzează inflamația și vătămarea țesutului gingival, ce devine sensibil la periaj și începe să sângereze.
Alți factori de risc în apariția gingivitei sunt legați de vârsta înaintată, un sistem imunitar slăbit de anumite boli, fumat, factori ereditari, factori stomatologici (lucrări protetice sau obturații necorespunzătoare), dietă deficitară în vitamina C, flux salivar scăzut (sindromul de gură uscată), probleme hormonale sau anumite medicamente.
Tipuri de
gingivită
În funcție de factorii declanșatori există mai multe tipuri de gingivită: Gingivita de pubertate (cauzată de activitatea hormonală intensă), Gingivita gravidică (de sarcină, cauzată de secreția mărită de hormoni estrogeni), Gingivita diabetică (cauzată de glicemia crescută) sau Gingivita medicamentoasă (cauzată de expunerea la medicamente).
În funcție de stadiul evoluției gingivitei, aceasta prezintă două forme clinice: Gingivita cronică (cauzată de acumularea de placă dentară timp de 1-3 săptămâni, cu o evoluție ulterioară lentă în ani de zile) și Gingivita ulcero-necrotică (cauzată de o inflamație dureroasă a gingiei, care evoluează rapid spre o formă acută sau cronică a bolii).
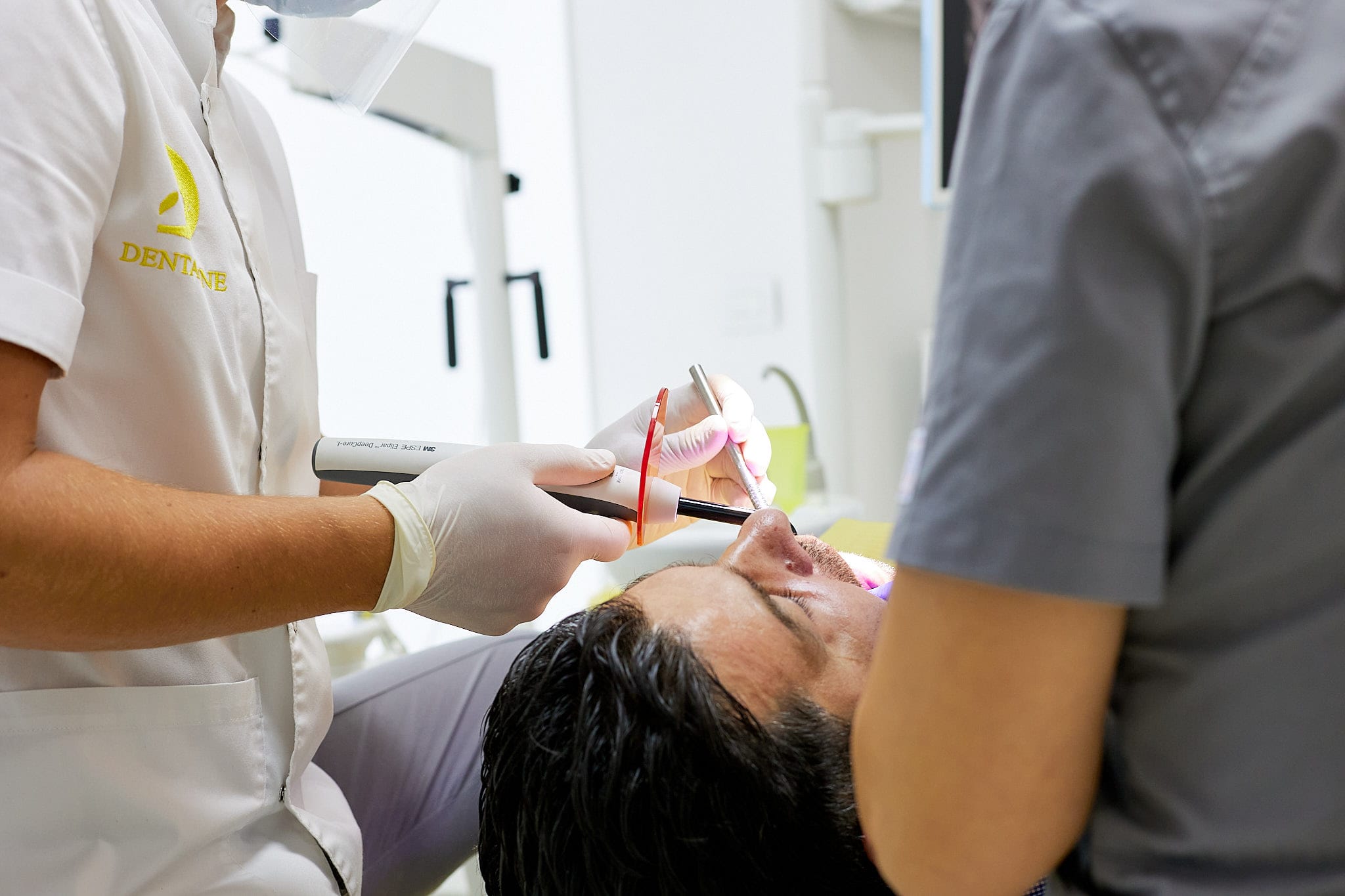

Tratamentul
gingivitei
Tratamentul gingivitei, ca stadiu incipient al bolii parodontale, debutează cu o ședință de igienizare dentară (detartraj, periaj dentar și airflow) și continuă cu operațiunea de chiuretaj subgingival – cu scopul de a reduce numărul de bacterii din cavitatea orală, precum și de a elimina tartrul și infecțiile din zonele afectate. Detartrajul elimină depunerile de tartru și placă bacteriană supra și subgingivală, iar planarea radiculară le îndepărtează pe cele de pe suprafața rădăcinilor. Tratamentul gingivitei poate implica folosirea de soluții antiseptice și medicamentoase.
Terapia ghidată a biofilmului (plăcii bacteriene) – Guided Biofilm Therapy (GBT) este o nouă abordare minim invazivă, extrem de eficientă în tratamentul incipient al bolii parodontale, prin managementul plăcii bacteriene. În tratamentul gingivitei, cu Guided Biofilm Therapy, zonele cu placă bacteriană sunt evidențiate cu ajutorul unei soluții colorante, facilitând astfel eliminarea minuțioasă a tuturor depunerilor și a sedimentelor de tartru.
Prevenția
gingivitei
Prevenția gingivitei se face prin metodele clasice de întreținere a sănătății orale: o igienă dentară optimă (de 2 ori pe zi – cu folosirea corectă a aței dentare) și respectarea controalelor și ședințelor periodice de igienizare (pentru detartraj și periaj dentar – cu sfaturi individualizate de tratament). Pentru a împiedica recidiva gingivitei, pacientul trebuie să înțeleagă importanța menținerii unei igiene orale corecte.
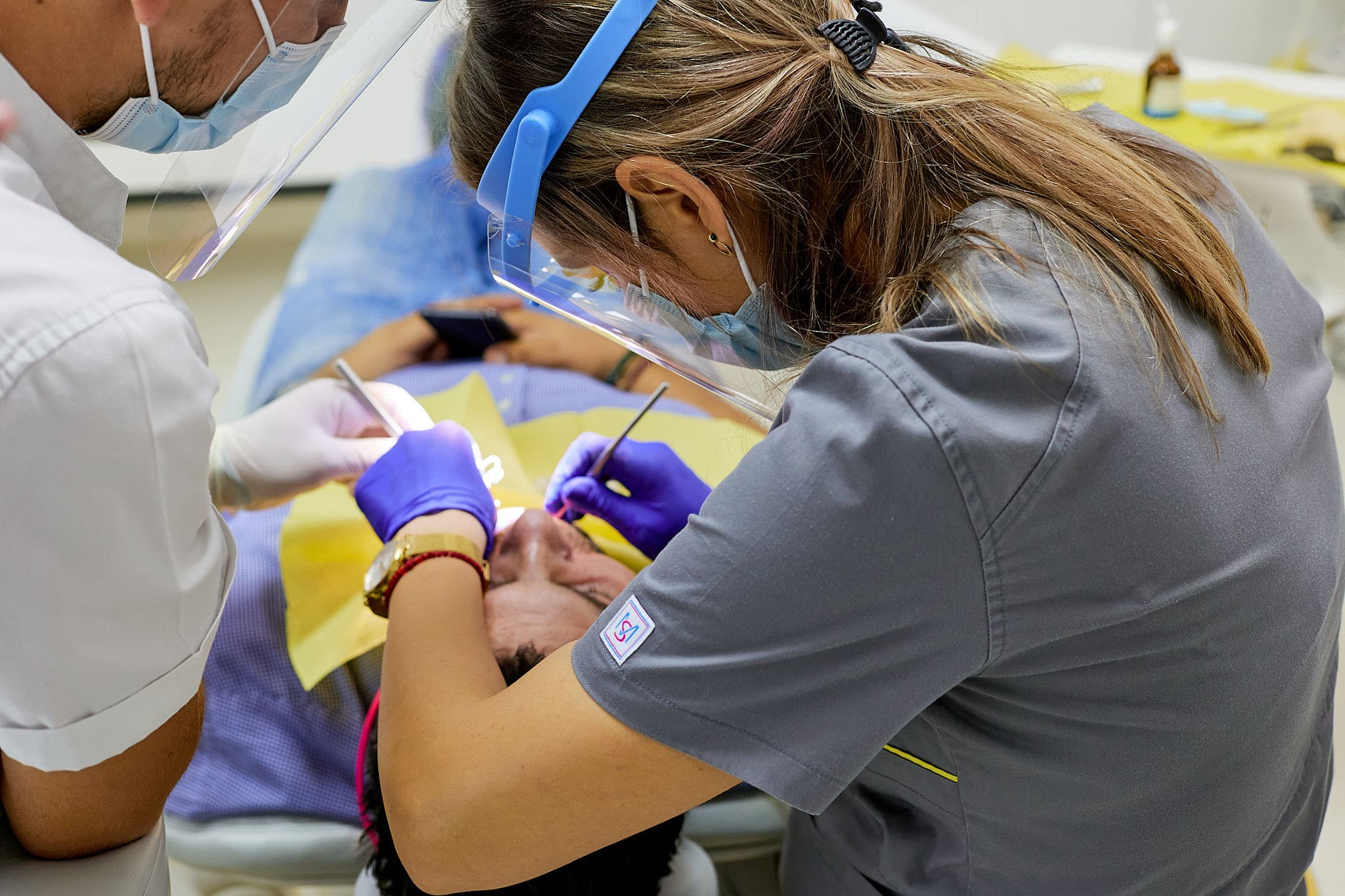
Parodontita superficială
- este al doilea stadiu de evoluție a bolii parodontale;
- afecțiune ireversibilă, dar a cărei evoluție poate fi stopată;
- apar retracțiile gingivale și pungile parodontale (”buzunare”);
- aceste cavități acumulează tot mai multă placă bacteriană;
- osul și țesuturile devin afectate.

Prevenire parodontoză
Soluțiile de prevenire parodontoză sunt identice cu metodele de prevenție ale gingivitei, ca stadiu incipient al bolii parodontale. O igienă orală corectă (periaj de 2 ori pe zi, folosirea aței dentare și a apei de gură), realizată la indicațiile medicului parodontolog trebuie urmată de ședințele de igienizare profesională, o dată la 6 luni. Astfel, conduita de prevenire parodontoză include obligatoriu detartrajul și periajul profesional, în cabinetul stomatologic.
Prevenția
gingivitei
Prevenția gingivitei se face prin metodele clasice de întreținere a sănătății orale: o igienă dentară optimă (de 2 ori pe zi – cu folosirea corectă a aței dentare) și respectarea controalelor și ședințelor periodice de igienizare (pentru detartraj și periaj dentar – cu sfaturi individualizate de tratament). Pentru a împiedica recidiva gingivitei, pacientul trebuie să înțeleagă importanța menținerii unei igiene orale corecte.
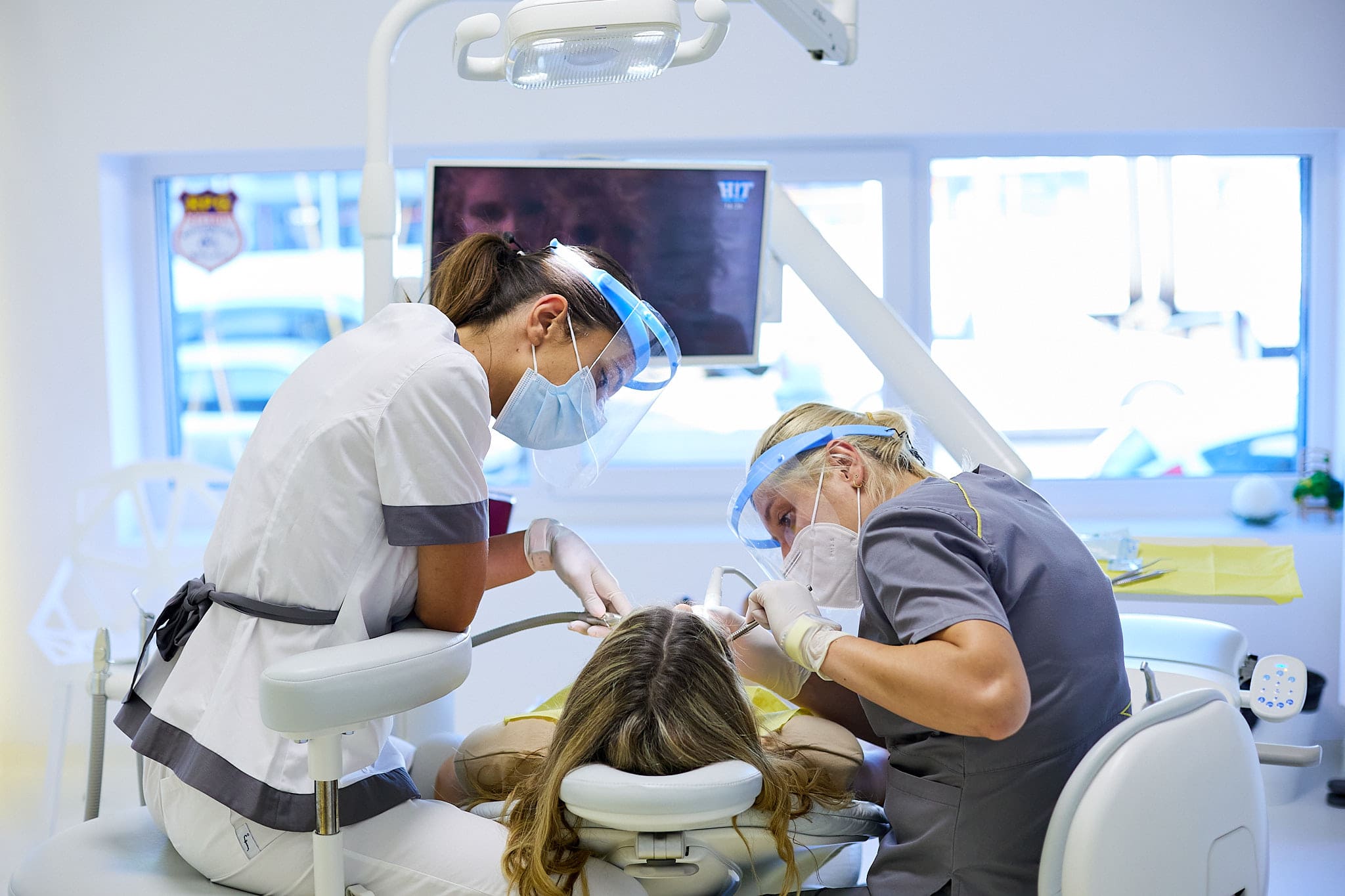

Factori de risc
parodontoză
- placa bacteriană și depunerile de tartru – igiena orală deficitară;
- alinierea greșită a dinților, înghesuiți sau cu șanțuri;
- aparatele sau punțile dentare, și lucrările dentare neîncheiate;
- unele boli cronice, variații hormonale sau administrarea de medicamente;
- predispoziția genetică (factorii genetici sau istoricul de familie);
- stresul și bruxismul (scrășnitul dinților);
- fumatul și tutunul;
- nutriția deficitară.
Cum se diagnostichează
parodontoza?
Parodontoza se diagnostichează de către medicul specialist parodontolog, în cadrul unui examen stomatologic. Consultul va identifica prezența plăcii bacteriene, a tartrului și a sângerărilor ușoare – și va analiza starea de sănătate a țesutului gingival, radiografiile dentare, istoricul și factorii de risc ai pacientului. Cu ajutorul unei sonde dentare, medicul va măsura în mai multe poziții adâncinea șanțului gingival (spațiul dintre gingii și dinți, sub forma unui buzunar). În mod normal, acesta măsoară între 1-3 mm. Când buzunarul este mai adânc de 3 mm poartă denumirea de pungă parodontală. Măsurătorile pungilor parodontale indică gradul diagnosticului de parodontoză.
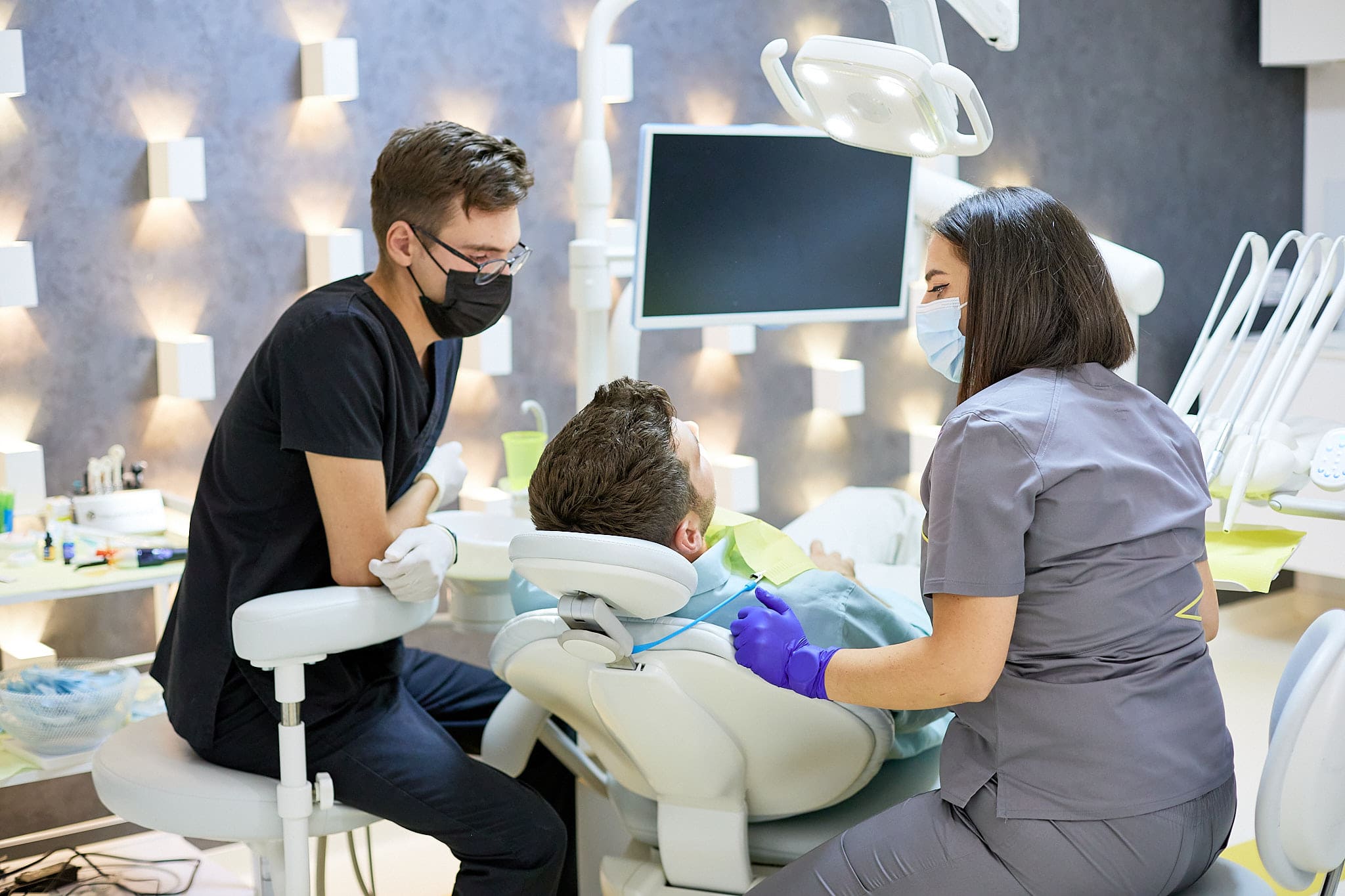
CUM SE TRATEAZĂ PARODONTOZA?
Parodontoza se tratează în funcție de stadiul evoluției bolii parodontale, fiecare tratament începând cu o ședință de igienizare și curățare profundă profesională a suprafețelor dentare, gingivale și subgingivale.
Faza nechirurgicală
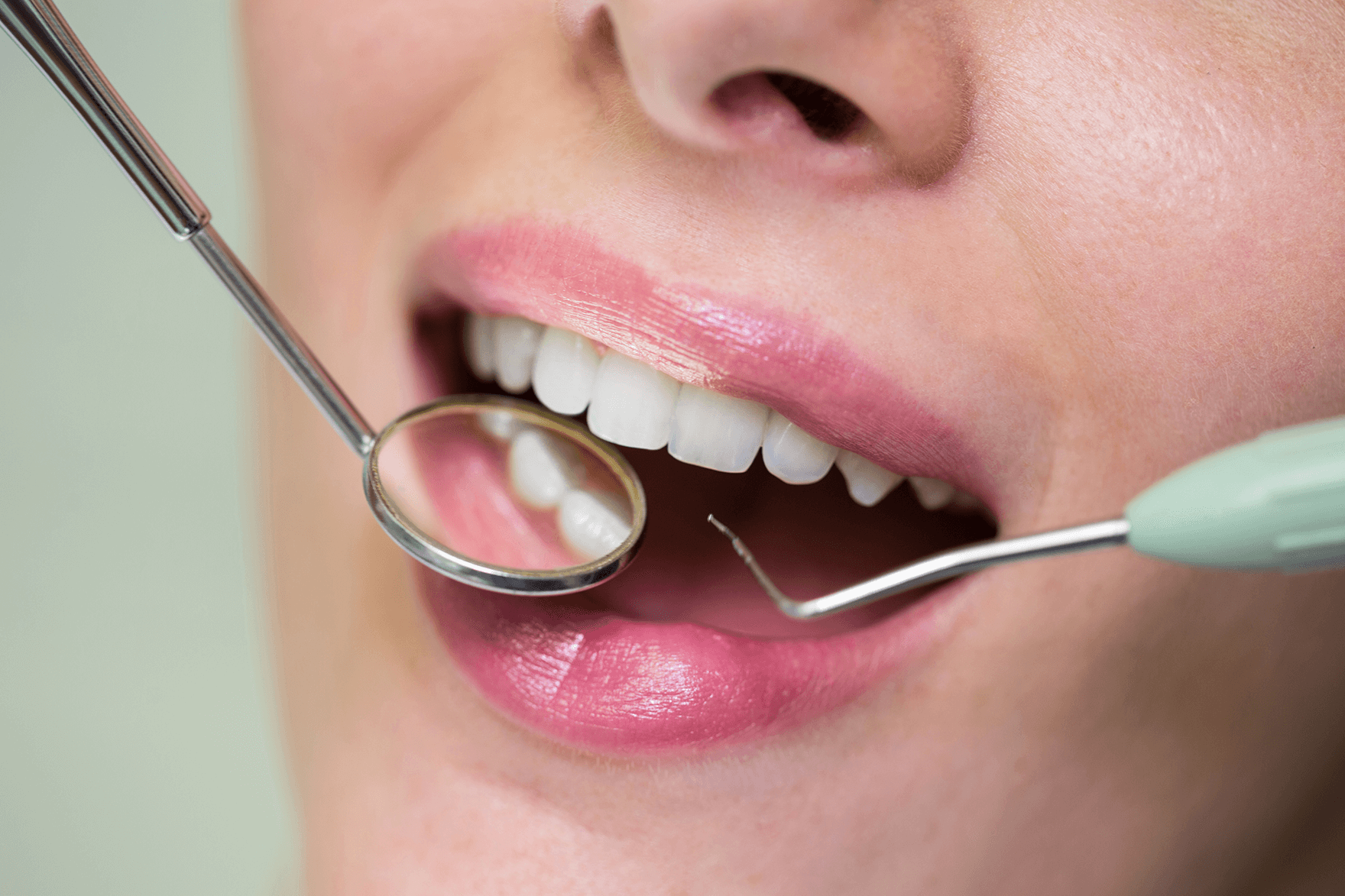
În urma unei investigații parodontale amănunțite bazate pe parodontometrie (măsurarea pungilor gingivale, a retracției și a mobilității dinților) și analiza specifică a fișei pacientului, tratamentul debutează cu înlăturarea focarelor de infecție din cavitatea bucală. Se efectuează o ședință de igienizare cu detartraj dentar, periaj profesional și airflow, pentru reducerea bacteriilor patogene și a depozitelor de placă bacteriană și tartru.
La clinica stomatologică Dentaline București utilizăm Terapia ghidată a biofilmului – Guided Biofilm Therapy (GBT) – ca tehnică minim invazivă de acțiune asupra zonelor afectate de placă bacteriană și tartru, extrem de eficientă în tratamentul incipient al bolii parodontale. Tratamentul continuă cu netezirea radiculară (nivelarea suprafețelor rădăcinilor dinților, prin chiuretaje subgingivale, pentru a elimina și preveni depunerile de tartru).
Faza chirurgicală
Faza chirurgicală a tratamentului parodontozei include următoarele intervenții:
- operația cu lambou presupune mici incizii în gingie, pentru reducerea pungilor parodontale prin ridicarea unei porțiuni restrânse a țesutului gingival și curățarea amănunțită a rădăcinilor dinților astfel expuse;
- grefa de țesut moale înlocuiește țesutul gingival deteriorat cu țesut prelevat din cavitatea orală (cerul gurii);
- grefa de os presupune adiție de os propriu sau sintetic, pentru fixarea dinților și regenerarea osului natural;
- regenerarea asistată a țesutului implică repararea osului distrus de parodontoză, prin inserarea unui fragment de material biocompatibil între osul existent și dinte.
ECHIPA medicală
Specializată
ELENA CONSTANTIN
Parodontologie
Medic specialist în Parodontologie.
Cuvântul ” pasiune ” este cel care o definește. Este o persoană veselă, plină de viață și modestă.
Tipuri de
parodontoză
În stadiile evolutive ale bolii parodontale identificăm trei tipuri de parodontoză: gingivita – formă reversibilă (infecția bacteriană și inflamarea gingiilor, care sângerează în timpul periajului dentar, își schimbă coloritul, cauzează dureri ușoare și respirație neplăcută), parodontita marginală cronică – formă ireversibilă (superficială și profundă). Boala parodontală cronică are o evoluție lentă care duce treptat la distrugerea țesutului parodontal, pe fondul inflamației cronice. Apar retracția gingivală, pungile parodontale, resorbția osoasă importantă și mobilitatea dentară patologică. Osul și țesuturile devin tot mai afectate prin eroziune, cu riscul pierderii dinților.
Parodontita acută ulcero-necrotică sau boala parodontală necrozantă este o infecție severă, extrem de dureroasă și constituie o urgență stomatologică. Cunoscută și sub denumirea de parodontită ulceroasă necrotizantă acută, aceasta este însoțită de o durere acută lancinantă (cu junghiuri și zvâcnituri) cauzată de necroza (moartea) gingiilor și oaselor. Se manifestă prin descompunerea spontană a leziunilor necrozante, sângerare și dureri severe. Acest tip de parodontită rezultă din gingivita ulceroasă necrotizantă și apare în cazuri de imunodeficiență (deficiență a sistemului imunitar slăbit), igienă orală slabă, malnutriție, stres sau consum de tutun.